腎臓内科とは
 腎臓内科では、主に腎臓の病気の診療を行っています。特に重要な役割に透析予防があり、そのための早期発見と適切な治療に力を入れています。腎臓病は重度になるまで自覚症状が乏しく、進行してしまってからでは失われた機能を元に戻せず、最終的には生存のために透析などの腎代替療法が必要になります。透析は心身への負担が大きく、日常生活に様々な制約がかかりますので、それを予防することは将来の健康と生活の質の維持に大きく役立ちます。
腎臓内科では、主に腎臓の病気の診療を行っています。特に重要な役割に透析予防があり、そのための早期発見と適切な治療に力を入れています。腎臓病は重度になるまで自覚症状が乏しく、進行してしまってからでは失われた機能を元に戻せず、最終的には生存のために透析などの腎代替療法が必要になります。透析は心身への負担が大きく、日常生活に様々な制約がかかりますので、それを予防することは将来の健康と生活の質の維持に大きく役立ちます。
下記の指摘を受けたら早めに
腎臓内科を受診しましょう
- 血尿・タンパク尿を指摘された
- 血清クレアチニン値の高値を指摘された
- eGFRの低下を指摘された
- 糖尿病や高血圧の発症から数年経過している
- むくみやすい
腎臓の働き
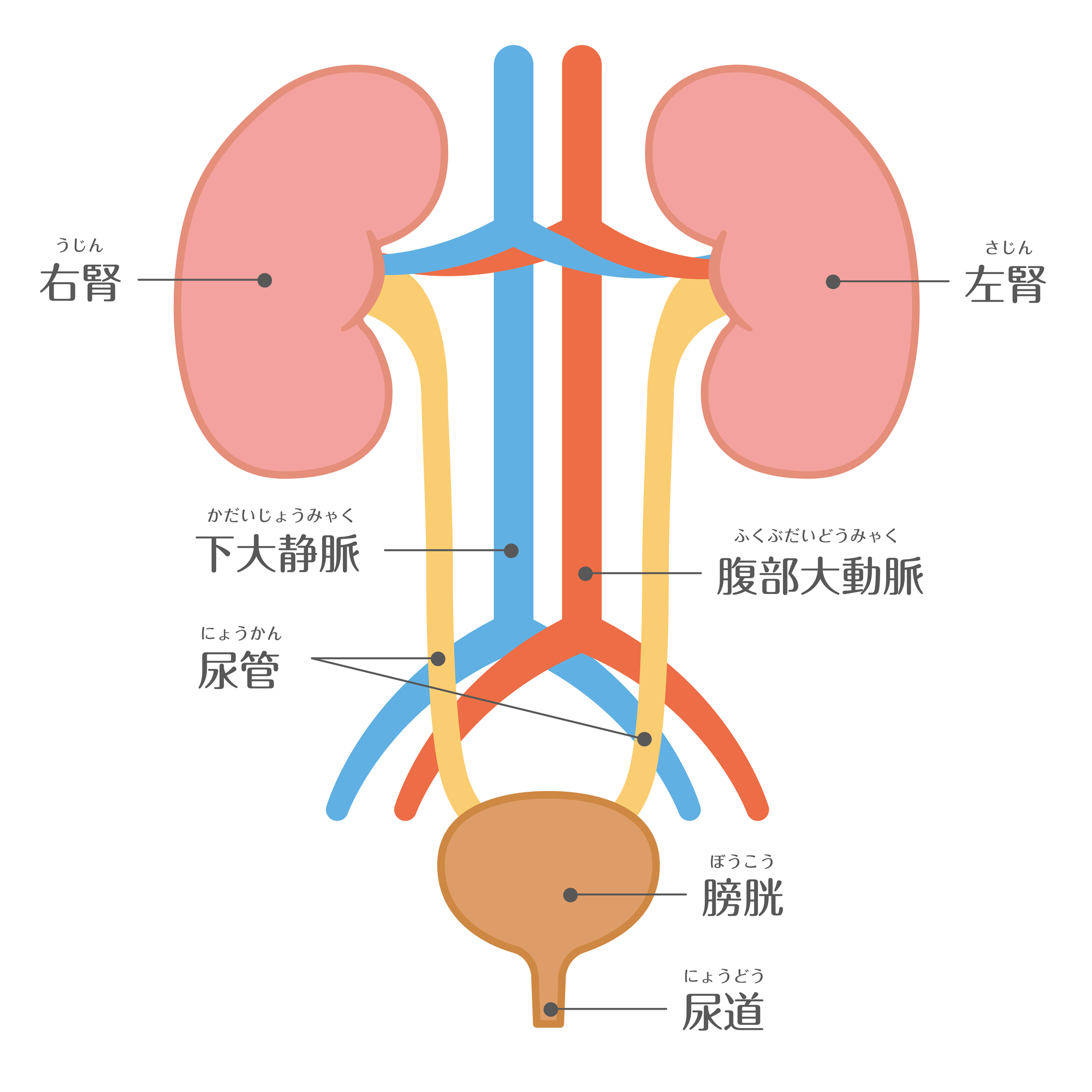 腎臓は左右に1個ずつある臓器で、ソラマメのような形をしており、サイズはこぶし程度となっています。腰よりも少し上部の背中側、背骨を挟むような位置にあり、腎臓で作られた尿は尿管を通じて膀胱にたまります。
腎臓は左右に1個ずつある臓器で、ソラマメのような形をしており、サイズはこぶし程度となっています。腰よりも少し上部の背中側、背骨を挟むような位置にあり、腎臓で作られた尿は尿管を通じて膀胱にたまります。
腎臓は血液を濾過して老廃物や余分な水分を尿として排出する役割がありますが、他にもミネラルの調節や、ビタミンDの活性化、造血ホルモンであるエリスロポエチンの分泌といった様々な機能があります。
腎臓内科で診療している
主な疾患と症状
- 尿検査異常
- 慢性腎臓病
※糸球体腎炎、間質性腎炎、急性腎障害など、入院治療や腎生検が必要と推測される疾患は、総合病院の腎臓内科に紹介させて頂きます。
また、腎代替療法が必要になる時期が近いと考えられる場合も、透析方法の選択や腎移植の検討のために総合病院の腎臓内科に紹介させて頂きます。
腎臓内科ではなく、
泌尿器科受診をお勧めする疾患
- 尿路結石症(腎臓結石が尿管や膀胱に詰まって激痛を起こします)
- 前立腺肥大症・前立腺がん
- 腎臓腫瘍
- 膀胱腫瘍
腎臓内科で扱う主な症状・疾患
タンパク尿
腎臓や泌尿器の障害によって尿に基準値以上のタンパク質が出てしまっている状態です。糖尿病や高血圧が原因で生じる糖尿病性腎症や腎硬化症によって生じているケースが多くを占めますが、糸球体腎炎、膠原病、横紋筋融解症、間質性腎炎、多発性骨髄腫などによる腎障害の可能性もあります。原因によって適切な治療が変わりますので、健康診断でタンパク尿陽性を指摘されたら早めに腎臓内科を受診し、原因疾患を確かめることが重要です。
尿潜血
尿に血が混じっている状態です。糸球体腎炎、膀胱炎や腎盂腎炎などの尿路感染症、尿路結石、多発性嚢胞腎、膀胱がん、腎がん、尿管がん、前立腺肥大などが原因となって生じます。糸球体腎炎の場合は腎臓に何らかの炎症が起こっており、適切な治療を受けないと腎機能低下がだんだん進んでいってしまう可能性があります。健康診断などで尿潜血を指摘されたら、早めに受診しましょう。
急性腎障害
 急激な腎機能低下と腎組織障害が認められる状態です。腎機能を表す採血項目である血清クレアチニン値が短期間で上昇したり、尿量が少ない状態が持続すると急性腎障害と診断します。原因となる疾患によって、腎血流の低下によって生じる腎前性、腎臓の組織が障害される腎性、尿の通り道が閉塞することで生じる腎後性に分けられます。原因を精査して、その原因に応じた治療を行います。
急激な腎機能低下と腎組織障害が認められる状態です。腎機能を表す採血項目である血清クレアチニン値が短期間で上昇したり、尿量が少ない状態が持続すると急性腎障害と診断します。原因となる疾患によって、腎血流の低下によって生じる腎前性、腎臓の組織が障害される腎性、尿の通り道が閉塞することで生じる腎後性に分けられます。原因を精査して、その原因に応じた治療を行います。
慢性腎臓病
腎障害や腎機能低下が持続した状態のことです。日本で慢性腎臓病に罹患している方は1480万人にも及ぶと推定されていることから、新たな国民病として捉えられています。
慢性腎臓病の方の多くは無症状で、腎機能低下が高度にならないと症状はほとんどありませんが、腎機能低下が高度になると、むくみや息切れを引き起こしたり、血液中のミネラルの数値が異常となったり、貧血を起こしたり、食欲低下・嘔吐を引き起こすようになります。最終的には生存を維持するために透析などの腎代替療法が必要になります。早期に発見して適切な治療を続け、腎機能をできるだけ長く維持することが重要です。
糸球体腎炎
糸球体は腎臓で血液を濾過している球状の組織で、糸球体腎炎はこの糸球体に炎症が生じている状態です。タンパク尿や血尿を生じる疾患で、慢性糸球体腎炎と急性糸球体腎炎に大別されます。人工透析の原因疾患の第3位が慢性糸球体腎炎です。確定診断と適切な治療のために、腎生検が必要になることもあります。
急性糸球体腎炎
A群β溶連菌やブドウ球菌などの感染症を原因として生じます。感染症発症の10日前後経って、高血圧・むくみ・タンパク尿・血尿・尿量減少などを起こします。お子様や若い世代の発症が多い傾向がありますが、幅広い世代が罹患します。適切な治療により腎機能回復が期待できますが、時に腎機能障害が残ることがあります。
急速進行性糸球体腎炎
数週~数か月という短期間に腎臓の機能が急激に低下する疾患の総称です。主な疾患に、膠原病によって起こるANCA関連血管炎があります。全身倦怠感、発熱、体重減少などの症状と、タンパク尿や血尿・急速な腎機能低下が生じます。合併症として間質性肺炎を起こすこともあります。高齢の方の発症が多い傾向があり、平均発症年齢は65~70歳とされています。基本的にステロイドによる治療を行い、十分な効果を得られない場合に免疫抑制薬による治療を検討します。なお、血漿交換療法や血液透析療法を行うこともあります。
慢性糸球体腎炎
糸球体の炎症が長期間に渡って続く疾患です。IgA腎症、膜性腎症、膜性増殖性糸球体腎炎、巣状分節性糸球体硬化症などの疾患があります。高度のタンパク尿を来して全身にむくみが出ることがありますが、自覚症状に乏しく健康診断などで尿タンパクや血尿を指摘されて精密検査を受け、発見されることもあります。後者の場合も腎機能低下がだんだん進んでいってしまうため、適切な治療が必要です。
ネフローゼ症候群
尿に大量のタンパクが漏れ出てしまい、血液中のタンパクであるアルブミンが減少して、むくみを伴う疾患の総称です。微小変化型ネフローゼ症候群、膜性腎症、巣状分節性糸球体硬化症などの原発性ネフローゼ症候群と、糖尿病などの他の疾患に伴って生じる続発性ネフローゼ症候群に大別されます。原因となる疾患に応じた治療を行います。












